ვარიკოზული გაგანიერება ორსულობის პერიოდშიარის ვენური სისხლძარღვების ექტაზია, რომელიც გაჩნდა გესტაციურ პერიოდში და მას პათოგენეზურად უკავშირდება. ის ვლინდება სიმძიმის, პარესთეზიის, ქვედა კიდურების და გარეთა სასქესო ორგანოების ტკივილის, შეშუპების, კუნთების შერყევის, კანის ტროფიკული დაზიანების შედეგად. დიაგნოზირებულია გამოკვლევის, ულტრაბგერითი ანგიოსკანირების მეთოდით. ორსულობის დროს მკურნალობა ჩვეულებრივ შემოიფარგლება კომპრესიული თერაპიით ძილისა და დასვენების, ფიზიკური აქტივობისა და კვების გამოსწორებით. შესაძლოა დანიშნოს ფლებოტონიკები, ფლებოპროტექტორები, ანტიკოაგულანტები, თრომბოციტების საწინააღმდეგო საშუალებები. ქირურგიული მკურნალობა ჩვეულებრივ გამოიყენება მშობიარობის შემდეგ.
ზოგადი ინფორმაცია
ვარიკოზული ვენები (ვარიკოზული ვენები) არის სისხლძარღვოვანი დაავადებების ერთ-ერთი ყველაზე გავრცელებული დაავადება, რომელიც გესტაციურ პერიოდს უკავშირდება. კვლევების თანახმად, ადამიანთა 15-20% მდე განიცდის ვენური პათოლოგიას, ხოლო მათი 2/3 ქალია, ხოლო ვენური ექტაზიის შემთხვევების 60-80% ორსულობის გამო წარმოიშვა. როგორც წესი, დაავადება პირველად დიაგნოზირებულია ახალგაზრდა პაციენტებში, რომელთა 75% 30 წლამდე ასაკისაა. შემთხვევების ორ მესამედზე მეტს, ვარიკოზული ვენების კლინიკაში დებიუტი ხდება პირველი ორსულობის მე -20 კვირის შემდეგ. ვარიკოზული ვენების დროული დიაგნოზის შესაბამისობა ასოცირდება fetoplacental უკმარისობის მაღალი ალბათობით და ფატალური თრომბოემბოლიური გართულებების საშიშროებასთან ადექვატური თერაპიის არარსებობის შემთხვევაში.
მიზეზები
ორსულობის პერიოდში ვარიკოზული ვენების შემთხვევების სტატისტიკური მონაცემების გათვალისწინებით, მეანობა-გინეკოლოგიის დარგის სპეციალისტთა უმეტესობა დაავადებას ორსულობის გართულებად მიიჩნევს. პაციენტთა 91% -ში სისხლძარღვთა ექტაზიის გამომწვევი განმაპირობებელი ფაქტორია გენეტიკურად განსაზღვრული უკმარისობის გარსის უკმარისობა, რომელშიც მცირდება კოლაგენური ნივთიერების რაოდენობა და იზრდება პოლისაქარიდების შემცველობა. ორსულობის დროს კონსტიტუციურად განწყობილ ქალებში ვარიკოზული ვენების განვითარებას ხელს უწყობს:
- მოცირკულირე სისხლის მოცულობის გაზრდა. ორსულ ქალებში BCC- ის ზრდა 30-50% -დან (1 ბავშვის ტარებისას) 45-70% -მდე (საშვილოსნოში 2 ან მეტი ნაყოფის არსებობის შემთხვევაში). ეს კომპენსატორული მექანიზმი საშუალებას იძლევა უზრუნველყოს ბავშვის, ქალის სასიცოცხლო ორგანოებისა და ფეტოპლაცენტური სისტემის ადეკვატური სისხლის მიწოდება.
- ჰორმონალური რეგულირება ორსულობის პერიოდში. ორსულობის პერიოდში საკვერცხეები და პლაცენტა ინტენსიურად გამოყოფენ პროგესტერონს და რელაქსინს. ამ ჰორმონების ზემოქმედებით ვენების გლუვი კუნთოვანი ბოჭკოები მოდუნებულია და ხდება შემაერთებელი ქსოვილის სტრუქტურული რეკონსტრუქცია. შედეგად, სისხლძარღვთა კედელი უარესად უმკლავდება მომატებულ ინტრავენურ წნევას.
- სისხლძარღვების შეკუმშვა ორსული საშვილოსნოს მიერ. მზარდი საშვილოსნო შეკუმშავს ქვედა ღრუ ღრუსა და ილიას ვენებს. დაქვეითებულია მენჯის და ქვედა კიდურების სისხლის გადინება, იზრდება სისხლძარღვთა წნევა, რაც იწვევს ვენური კედლების დაჭიმვას. ამ ფაქტორის გავლენა მნიშვნელოვან როლს ასრულებს ორსულობის 25-ე კვირის შემდეგ ვარიკოზული ვენების ფორმირებაში.
- ცვლილებები ჰემოსტაზის სისტემაში. მშობიარობის მოახლოებასთან ერთად, სისხლის ფიბრინოლიზური აქტივობა მცირდება და კოაგულაციის ფაქტორების რაოდენობა იზრდება. ადაპტაციის ეს მექანიზმი მიზნად ისახავს მშობიარობის დროს ფიზიოლოგიური სისხლის დაკარგვის მოცულობის შემცირებას. ეს ზრდის პათოლოგიურად შეცვლილი ვენების თრომბოზის ალბათობას.
დამატებითი ეტიოფაქტორი, რომელიც ხელს უწყობს ორსულ ქალებში ვარიკოზული ვენების განვითარებას, არის ფიზიკური აქტივობის შემცირება. ჩონჩხის კუნთების არასაკმარისი მუშაობით, სისხლის სტაგნაცია იზრდება ფეხებსა და მენჯში. ვითარება მწვავდება ჭარბი წონის არსებობისას, რომელშიც პაციენტის სისხლძარღვთა საწოლში სისხლის მიმოქცევის მოცულობის კიდევ უფრო გაზრდა ხდება.
პათოგენეზი
ორსულობის დროს ვარიკოზული ვენების განვითარების საწყისი წერტილი არის ვენური ქსელის სარქვლის აპარატის კომპენსაციური შესაძლებლობების დარღვევა. BCC– ის ზრდის და ქვედა კიდურებიდან გადინების მექანიკური შეფერხების გამო, ძირითადი ვენების შეკუმშვისას, სისხლი ახდენს მომატებულ ზეწოლას სისხლძარღვთა კედელზე. გენეტიკურად მემკვიდრეობით შემაერთებელი ქსოვილის ბოჭკოს უკმარისობას აძლიერებს სისხლძარღვთა გლუვი კუნთების მოდუნება პროგესტერონის მოქმედებით. შედეგად, ვენის სანათური ფართოვდება, სარქველები წყვეტენ დახურვას, სისხლი ინახება ქვედა კიდურების სისხლძარღვთა სისტემაში. დაავადების პროგრესირებასთან ერთად, პათოლოგიური პროცესი შეიძლება გავრცელდეს ვულგარული რგოლის, საშოს და მცირე მენჯის გემებზე.
კლასიფიკაცია
ვარიკოზული ვენების ფორმების სისტემატიზაციის ძირითადი კრიტერიუმებია ვენური სტაზის ანატომიური გავრცელება და დაავადების სიმძიმე. ეს მიდგომა საშუალებას იძლევა დიფერენცირებული იყოს მკურნალობის რეჟიმები აშლილობის სხვადასხვა ვარიანტისთვის. პროცესში სხვადასხვა ორგანოების ჩართულობის გათვალისწინებით გამოიყოფა ქვედა კიდურების ვარიკოზული ვენები, ვულვის ვარიკოზული ვენები, მენჯის ორგანოების ვარიკოზული ვენები. კლინიკური სიმპტომების სიმძიმის მიხედვით გამოიყოფა ქვედა კიდურების ვენური სისხლძარღვების გაფართოების შემდეგი ეტაპები:
- კომპენსირებული ვარიკოზული ვენები. სისხლძარღვთა ექტაზიის გარე ნიშნები არ არსებობს, ორსული ქალი აღნიშნავს ფეხების დაღლას დღის ბოლოს, დისკომფორტს ხბოს კუნთებში ვარჯიშის დროს და სწრაფი სიარულის დროს.
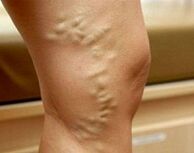
- ქვეკომპენსირებული ვარიკოზული ვენები. სისხლძარღვთა ნიმუში ("ვარსკვლავები") კანზე ჩნდება. საღამოს, ფეხები ადიდება, ღამით არის კრუნჩხვები, დაბუჟება, ტკივილი. სისხლჩაქცევები და ნაკაწრები ჩვეულებრივზე მეტხანს იკურნება.
- დეკომპენსირებული ვარიკოზული ვენები. პაციენტი მუდმივად აწუხებს ტკივილს ფეხებში, იზრდება შეშუპება. ვენები მკვეთრად გაფართოებულია, კვანძოვანია. კანი ჰიპერპიგმენტირებულია. არსებობს ეგზემის ნიშნები და ტროფიკული დარღვევები.
ორსულ ქალებში მენჯის ვარიკოზული ვენებით დაავადება ასევე ვითარდება ეტაპობრივად. პირველ ეტაპზე, დაზარალებული გემების დიამეტრი მენჯის ნებისმიერ ვენურ წნულში არ აღემატება 5, 0 მმ-ს. მეორეზე, საშვილოსნო ან საკვერცხეები მონაწილეობენ პროცესში, ჭურჭლის სანათურია 6. 0-10. 0 მმ. მესამე ხასიათდება 10 მმ-ზე მეტი ვენების ექტაზია, ყველა მენჯის ვენური წნულის სრული მონაწილეობით.
ვარიკოზული ვენების სიმპტომები
პაციენტთა 80-82% -ში დაავადება დებიუტირდება სიმძიმის, დაძაბულობის, ფეხებში "ზუზუნების" შეგრძნებით, იზრდება საღამოს და ფიზიკური დატვირთვის დროს. ვარიკოზული ვენების სიმპტომატიკა თანდათან იზრდება. დაავადების პროგრესირებასთან ერთად, კუნთების ზოგიერთ ადგილას ტკივილი იჩენს თავს, რაც პირველად ვითარდება ხანგრძლივი დგომით, ფიზიკური მუშაობის შესრულებით. უმძიმეს შემთხვევებში ტკივილი მუდმივი ხდება და მისი ინტენსივობა შეიძლება იმდენად გამოხატული იყოს, რომ ორსულს დამოუკიდებელი მოძრაობის სირთულეები შეექმნას. პაციენტების 60% -მდე აღნიშნავს ხბოს კუნთების კრუნჩხვას, 40-50% -მდე - მგრძნობელობის დაკარგვა, ფეხების დაბუჟება, 30% -მდე ქავილი.
ვარიკოზული გაგანიერების ქვეკომპენსირებულ ეტაპზე ვლინდება ზედაპირული ვენების გაფართოების გარე ნიშნები. პირველ რიგში, კანზე იქმნება რეტიკულური გემების და ტელანგიექტაზიების ("ბადეები" და "ვარსკვლავები") უბნები. ამის შემდეგ, ვენური ნიმუში ხდება მკაფიო. ვენები გამოიყურება გაფართოებული, შეშლილი, საბოლოოდ კვანძოვანი. ექტაზიის გავრცელება ღრმა ჭურჭლებზე მეტყველებს ტერფის სახსრებში და ქვედა ფეხებში შეშუპების გამოვლენით. ვარიკოზული ვენების დეკომპენსაციით, ფეხების კანი ჰიპერპიგმენტურად გამოიყურება, ეგზემა ვითარდება. თუ პათოლოგია ორსულობამდე დიდი ხნით ადრე გაჩნდა, შესაძლებელია კანქვეშა ცხიმოვანი ქსოვილის დისტროფია, შესაძლებელია ტროფიკული წყლულები.
პაციენტთა 4% -ში დაავადება აზიანებს ვულვის, საშოს და მცირე მენჯის ვენებს. ვულვარული და საშოს ვარიკოზული ვენებით, დისკომფორტი, დისტანცია, სიმძიმე, ქავილი აღინიშნება გარე სასქესო ორგანოების მიდამოში. შეიძლება იყოს პერინეუმის და ლაბის შეშუპება, კონტაქტის სისხლდენა საშოდან სექსის შემდეგ. მენჯის შეშუპების სინდრომი ვლინდება მუცლის ქვედა ნაწილში ტკივილის გაწევით ან მტკივნეულად, რომელიც ასხივებს ზურგის ქვედა ნაწილში, საზარდულში, საზარდულში და გარეთა სასქესო ორგანოებში. დამახასიათებელია დისპარეუნია (ტკივილი სქესობრივი კავშირის დროს). მძიმე შემთხვევებში გამოვლენილია დიზურიული დარღვევები.
გართულებები
ადექვატური მკურნალობის არარსებობის შემთხვევაში ორსულ ქალებში ვარიკოზული გაგანიერება შეიძლება გართულდეს ტროფიკული წყლულების, ერითეპების, თრომბოფლებიტის, ზედაპირული და ღრმა ვენების თრომბოზის, ფილტვის არტერიის და სხვა დიდი ჭურვების თრომბოემბოლიის განვითარებით. შემთხვევათა 40-45% -ში ხდება პლაცენტის უკმარისობა მწვავე და ქრონიკული ნაყოფის ჰიპოქსიის დროს. პაციენტების 25% -ში აღინიშნება მშობიარობის ანომალიები (მშრომელთა ძალების სისუსტე, მიომეტრიუმის კუმშვითი აქტივობის დისკოორდინაცია). ვაგინალური ვარიკოზული ვენებით შესაძლებელია მშობიარობის შემდგომი პერიოდის მასიური ტრავმული მიმდინარეობა. მშობიარობაში მყოფი ქალების თითქმის მესამედს აქვს დეფექტები პლაცენტის გამოყოფისა და პლაცენტის გამონადენის მხრივ. ორსულობის დროს წარმოქმნილი ვარიკოზული ვენების გრძელვადიანი შედეგები არის ბუასილი, ქრონიკული ვენური უკმარისობა და მენჯის ტკივილი.დიაგნოსტიკა
დამახასიათებელი კანის ნიშნების გამო, ორსულობის დროს ვარიკოზული ვენების დიაგნოზს, როგორც წესი, რაიმე სირთულე არ გააჩნია. დიაგნოსტიკური ეტაპის ამოცანებია ვენური ექტაზიის სტადიის დადგენა და ლოკალიზაცია, სხვა მიზეზების გამორიცხვა, რამაც შეიძლება გამოიწვიოს სტაგნაცია ქვედა კიდურების სისხლძარღვებში. გამოკითხვის ყველაზე ინფორმატიული მეთოდებია:
- სკამის შემოწმება. კვლევის შედეგად ვლინდება ვულვის რეგიონში და შიდა ბარძაყის ვენურ ჭურჭელში დამახასიათებელი ცვლილებები - ექტაზია, ტროტურობა, ნოდოზი. შესაძლებელია ლაბიასა და პერინეუმის შეშუპება. სარკეში ჩასვლისას საშოს ლორწოვანი გარსი გამოიყურება ჰიპერტროფიული, ციანოტიკური. ვაგინალური სარდაფები მცენარეული პალპაციით არის გლუვი, ხშირად მტკივნეული.
- USDG ვენური სისტემის. ულტრაბგერითი სკანირების დროს ფასდება ჭურჭლის ფორმა და დიამეტრი, მათი სიგრძე, ანატომიური პოზიცია და კედლის მდგომარეობა. მეთოდი საშუალებას გაძლევთ განსაზღვროთ განშტოების ზონები, სარქვლის აპარატის თანმიმდევრულობა, ვენების გამავლობა, რეფლუქსის არსებობა და მიმართულება. თქვენ შეგიძლიათ დაასკანიროთ როგორც ქვედა კიდურების ჭურჭელი, ასევე ქვედა ღრუ ვენა (IVC ულტრაბგერითი).
- ფეხის ჭურჭლის დუპლექსური სკანირება. არაინვაზიური მეთოდის უპირატესობა, რომელიც აერთიანებს ტრადიციულ ულტრაბგერით და დოპლერის კვლევებს, არის არა მხოლოდ დეტალური ინფორმაციის მიღება სისხლის ნაკადის პარამეტრების შესახებ, არამედ ვენური ქსელის ვიზუალიზაცია. დუპლექსის ანგიოსკანირება გამოიყენება ზედაპირული, პერფორირებული და ღრმა ჭურჭლის მდგომარეობის ყოვლისმომცველი შეფასებისთვის.
რადიოდიაგნოსტიკური მეთოდები (ვარიკოგრაფია, სელექტიური საკვერცხეკოგრაფია, კიდურების აღმავალი ფლობოგრაფია, მენჯის ფლობოგრაფია, CT ვენოგრაფია, ფლებოსცინტიგრაფია და ა. შ. ) ორსულობის პერიოდში გამოიყენება ნაყოფზე შესაძლო უარყოფითი ზემოქმედების გამო. რთულ შემთხვევებში, მენჯის ვარიკოზული გაგანიერების ეჭვი, დიაგნოზირებული ლაპაროსკოპია ტარდება სიფრთხილით. ფეხების ვარიკოზული ვენების დიფერენციალური დიაგნოზი ტარდება ორსული ქალების წვეთები, გულის უკმარისობა, ლიმფედემა, ვენური სისტემის მწვავე თრომბოზი. მცირე მენჯის ვარიკოზული ვენები უნდა განასხვავონ გენიტალიების ენდომეტრიოზის, მენჯის ორგანოების ქრონიკული ანთებითი პათოლოგიის, საშვილოსნოსქვეშა და სუბეროზული მიომის, კისტებისა და საკვერცხის სხვა სიმსივნისგან. მეან-გინეკოლოგზე დაკვირვების გარდა, პაციენტს ურჩევენ მიმართონ ფლებოლოგს, კარდიოლოგს და ონკოლოგს.
ორსულობის დროს ვარიკოზული ვენების მკურნალობა
ორსულ ქალებში ვარიკოზული თერაპიის თერაპიის ძირითადი მიზნებია შეაჩერონ აშლილობის პროგრესირება, შეამცირონ კლინიკური სურათი და შეაჩერონ შესაძლო თრომბოემბოლიური გართულებები. არაფარმაკოლოგიური მეთოდები სასურველია, საჭიროების შემთხვევაში, ფარმაცევტული თერაპიით ორსულობის უსაფრთხო ეტაპებზე:
- კომპრესიული თერაპია. ვარიკოზული ვენების დადასტურებული დიაგნოზით დაავადებულ ქალს რეკომენდებულია ყოველდღე ატაროს იგი ორსულობის განმავლობაში, გამოიყენოს ელასტიური ბაფთები, სპეციალური კომპრესიული კოლგოტები ან 1-2 შეკუმშვის კლასის წინდები მშობიარობის პერიოდში და მშობიარობის შემდგომ პერიოდში. კომპრესიული მკურნალობა ზედაპირული ვენების დიამეტრის მექანიკურად შემცირებით აჩქარებს სისხლის ნაკადს, ამცირებს შეშუპებას და შეშუპებას.
- მცენარეული ფლებოტონიკები და ფლებოპროტექტორები. ამ ჯგუფის პრეპარატების გამოყენების ეფექტი უკავშირდება ვენური კედლის ტონუსის ზრდას, მისი გამტარობის შემცირებას, მიკროცირკულაციის გაუმჯობესებას, სისხლის რეოლოგიურ თვისებებს და ლიმფის გადინებას. ბიოფლავონოიდების უმეტესობის უპირატესობა ის არის, რომ მათი გამოყენება შესაძლებელია ორსულობისა და ლაქტაციის პერიოდში. ფლებოტონური მედიკამენტები ინიშნება როგორც ტაბლეტის ფორმით, ასევე გარედან.
- ანტიკოაგულანტები და თრომბოციტების საწინააღმდეგო საშუალებები. ნიშნების არსებობისას, რომლებიც მიუთითებენ კოაგულაციის გაზრდის ტენდენციაზე და DIC– ის განვითარების საშიშროებაზე, ანტითრომბოზული მოქმედების მქონე პრეპარატები გამოიყენება სიფრთხილით. სისხლის რეოლოგიის და სისხლძარღვთა მიკროცირკულაციის გასაუმჯობესებლად ნაჩვენებია ფარმაცევტული საშუალებები, რომლებიც ხელს უშლიან თრომბოციტების აგრეგაციას და აქვთ ანგიოპროტექტორული ეფექტი.
ორსულ ქალებს ვარიკოზული ვენებით რეკომენდებულია ფიზიოთერაპიის ვარჯიშების სპეციალური კომპლექსები, ლიმფური დრენაჟი მასაჟი, დოზირებული სიარული, ყოველდღიური აღმავალი კონტრასტული შხაპი. დიეტის კორექცია გულისხმობს ბოჭკოვანი და მცენარეული ცხიმებით მდიდარი საკვების მიღებას. ინექციური სკლეროთერაპია, მინიფლებექტომია, კროსექტომია, ენდოვასალური ლაზერული კოაგულაცია და მკურნალობის სხვა ქირურგიული მეთოდები გამოიყენება გამონაკლის შემთხვევებში დაავადების მძიმე ფორმებით, მწვავე ტკივილის სინდრომით და გართულებების არსებობით. ყველაზე ხშირად, ქირურგიული კორექცია ტარდება ლაქტაციის პერიოდის ბოლოს.
მიწოდების ტაქტიკა
ვარიკოზული გაგანიერების მშობიარობის სასურველი მეთოდია ბუნებრივი მშობიარობა, რომლის დასაწყისში ქალის ქვედა კიდურებზე ელასტიური ბაფთები ან კომპრესიული სამოსი გამოიყენება. პაციენტები ვულვურ-ვაგინალური ვარიკოზული გაგანიერებით საჭიროებენ დაჟინებული პერიოდის განსაკუთრებით ფრთხილად შენარჩუნებას დამცავი პერინეოტომიის ჩატარებით მითითებების მიხედვით. ექტაზიზირებული ვენების გახეთქვისას დაზიანებული ჭურჭელი ფრთხილად იკვრება კვანძების კონგლომერატის განმეორებითი ნაკერით. საკეისრო კვეთა რეკომენდირებულია თრომბოემბოლიური გართულებების და მძიმე ვულვარული ვარიკოზული ვენების მაღალი რისკის მქონე პაციენტებისთვის.
პროგნოზი და პროფილაქტიკა
დროული გამოვლენისა და ადეკვატური თერაპიის შემთხვევაში, პროგნოზი ხელსაყრელია. როგორც პროფილაქტიკური ღონისძიება, რეკომენდებულია მთელი დღის განმავლობაში საკმარისი ღამის ძილი და პერიოდული დასვენება მწოლიარე მდგომარეობაში, ფეხები მყარ ზედაპირზე 30 ° -იანი კუთხით. ორსულმა ქალებმა დატვირთული მემკვიდრეობითობა უარი უნდა თქვან 5 სმ-ზე მეტი ქუსლით ფეხსაცმლის ტარებაზე, შეზღუდონ ჯდომის ან დგომის ხანგრძლივობა და გააკონტროლონ წონის მომატება.
ვარიკოზული ვენების თავიდან ასაცილებლად ეფექტურია ყოველდღიური სიარული, მარილის მიღება, ვიტამინის პრეპარატების მიღება, რომლებიც აძლიერებენ სისხლძარღვთა კედელს. ვარიკოზული ვენების მქონე პაციენტები, რომლებიც გეგმავენ ორსულობას, მითითების შემთხვევაში, ქირურგიულ ჩარევებს იტარებენ დაავადების გამოსასწორებლად.











































